Как в ссср справились с черной оспой
Содержание:
Восход солнца
Вакцины хорошо защищали человека от некоторых бактериальных инфекций благодаря Пастеру, Коху и их последователям. Но как быть с вирусами? Вирусы не растут на чашках и в бутылках сами по себе, применение к ним постулатов Коха (особенно касаемо выделения чистой культуры) невозможно. Историю появления противовирусных вакцин нагляднее всего показать на примере полиомиелита. По драматичности она, пожалуй, не уступит многим современным блокбастерам.

Рисунок 10. Дети в Нигерии, пораженные полиомиелитом в ходе вспышки заболевания 2016 года.
К разработке вакцины от полиомиелита стремились многие исследователи. Первые шаги в эту сторону удалось сделать, когда разработали методы культивирования вирусов в культурах тканей (о том, как работают с культурами клеток и тканей, мы подробно рассказывали в статье «12 методов в картинках: клеточные технологии» )
Полиомиелит был очень важной целью, потому неудивительно, что сразу несколько групп начали разрабатывать вакцину
Далее случилась неприятная история, отбросившая создание эффективной вакцины почти на 20 лет. Произошла она в 1935 году на ежегодной конференции Американской ассоциации общественного здоровья (American Public Health Association) . Выступали два исследователя из разных научных институтов.
Первым кафедру занял уважаемый пожилой профессор Джон Кольмер из института Темпла в Филадельфии. Он сумел получить аттенуированную (ослабленную) живую вакцину от полиомиелита и испытал ее на 10 725 детях. У профессора не было контрольной группы. Сразу после введения вакцины у десяти детей развились симптомы полиомиелита. Пятеро умерли, пятеро остались с параличом, в основном конечности, куда вводили вакцину. Кроме того, по некоторым данным, в городах, где Кольмер испытывал свою вакцину, возникали вспышки полиомиелита. Пока Кольмер рассказывал о результатах, зал погружался в молчание. После окончания доклада произошел взрыв. Под крики «Убийца!» профессор покинул кафедру.
Вакцина Солка стала первой коммерчески доступной. Во многом это произошло благодаря беспримерному на тот момент тестированию — более миллиона детей получили вакцину, что позволило убедительно доказать ее эффективность . Вплоть до недавнего времени она успешно применялась в США
Важной проблемой оказалось то, что иммунитет от вакцинации со временем сходил на нет, и требовались бустерные (повторные) инъекции раз в несколько лет
О том, как устроены современные клинические исследования, можно прочитать в одноименном спецпроекте «Биомолекулы». — Ред.
Вакцина Сейбина появилась на рынке чуть позже вакцины Солка. Она отличалась от первой как по наполнению, так и по способу применения — ее закапывали в рот, таким же путем, как в организм попадает обычный полиовирус. Результат работы Сейбина оказался не только эффективнее вакцины Солка (иммунитет длился дольше), но и лишен бóльшей части недостатков вакцины Кольмера: побочные эффекты случались значительно реже. Впоследствии отметили еще один интересный эффект этой вакцины: оставаясь живым вирусом, пусть и неспособным вызвать полноценный полиомиелит у подавляющего большинства пациентов, она тем не менее сохраняла инфективность — могла передаваться от вакцинированного человека невакцинированному. Это приводило к распространению вакцинирования без участия врачей. В настоящий момент для совмещения преимуществ обоих видов вакцины, детей сначала прививают убитым вирусом, а после нескольких процедур переходят на ослабленный. Это позволяет получить сильную защиту практически без риска побочных эффектов . О вакцинации против полиомиелита мы поговорим подробнее в соответствующей статье спецпроекта.
Солк еще при жизни стал легендой. После беспримерных по меркам здравоохранения того времени затрат на разработку и тестирование вакцины он отказался патентовать результат своего труда. Когда в одном из интервью его спросили, почему он этого не сделал, он, смеясь, ответил: «А вы бы запатентовали солнце?» (видео 1).
Видео 1. Джонас Солк о патенте на вакцину
Прогноз в отношении оспы
И, наконец, об оспе. Возможно ли возвращение болезни, если младенцам перестанут делать прививки?
Увидим ли мы вновь опустошение, как в допрививочные времена? Сомнительно, чтобы власти
действительно ожидали это сегодня, несмотря на пророчества, которые в прошлом делали с большой
уверенностью.
Кратко можно охарактеризовать нынешнее положение так: в Лейстере за 62 года, прошедшие с тех
пор, как отказались от прививок младенцам, случились только 53 смерти от оспы, а за последние 40
лет — только две. Более того, опыт Лейстера подтвердился, и решительно подтвердился по всей
стране. Вакцинация неуклонно снижается с тех пор, как была введена статья «по соображениям
совести», и к настоящему времени почти две трети новорожденных не привиты. Однако смертность
от оспы также несколько снизилась. За четырнадцать лет с 1933 по 1946 год случилось только 28
смертей в популяции, охватывающей около 40 миллионов человек, и среди этих 28 не было ни одного
младенца в возрасте до года. Попутно следует отметить, что за тот же период, как признано
официально, произошло не менее 51 смерти от «вакцинии, других последствий вакцинации и поствакцинального энцефалита».
Если бы были привиты все новорожденные дети, эти показатели, очевидно, были бы намного выше.
Несомненно, что условия жизни в нашей стране — здравоохранение, санитария, уровень жизни,
называйте их как хотите, — очень изменились, помимо введения прививок, так что нынешние
условия больше не являются благоприятными для значительного распространения оспы. Кстати, можно
отметить, что другие инфекционные болезни, которые когда-то приводили к очень высокой смертности в
нашей стране, — скарлатина, брюшной тиф, сыпной тиф — показали столь же резкое снижение
смертности, что и оспа, но пока никто не тревожится, что эти болезни вернутся к своей прежней
смертности, и не было никаких прививок, которые могли бы привести к снижению заболеваемости.
Для тех, кто все еще опасается последствий отмены обязательная вакцинации, всегда есть
утешительная мысль: если натуральная оспа снова вторгнется в нашу страну в серьезных масштабах и
когда-нибудь действительно выйдет из-под контроля, у нас есть против нее козырная карта,
отсутствующая для других эпидемических болезней: чрезвычайная массовая вакцинация всего населения в
пострадавших районах. Такая мера, по общему признанию, будет очень сильной, и она должна
применяться лишь в крайних случаях. Этот шаг нельзя совершать в момент паники, когда оспой заболело
только несколько человек в большом городе, но он спасет ситуацию, если его предпримут эффективно в
достаточно серьезной ситуации. В прививочной линии защиты остается одна позиция, неприступная,
несмотря на все нападения противной стороны: недавно привитый человек не заболевает оспой
независимо от того, в какой степени он контактировал с инфекцией (это не относится к человеку,
привитому в инкубационном периоде). Исключения из этого правила настолько редки, что на практике их
можно проигнорировать.
Как СССР мешал борьбе с оспой
12 июня 1958 года никто не знал ещё, где сыщется этот последний пациент. В мире насчитывалось 63 государства с очагами оспы. Все эти страны были развивающиеся. И хотя идею помощи им высказывала не слишком популярная делегация Советского Союза, который был на ножах с половиной мира, резолюцию приняли единогласно. Причин консенсуса было две: финансовая и медицинская. Во-первых, из колоний оспу регулярно завозили в страны первого мира, так что приходилось тратить на профилактику по миллиарду долларов в год. Проще взять и сделать прививки всему человечеству, это обойдётся в сто миллионов, и понадобится всего раз. Во-вторых, от осложнений в результате вакцинации стало погибать больше людей, чем от завозной оспы.
Советский Союз был одним из государств-основателей Всемирной Организации Здравоохранения, но до 1958 года демонстративно не участвовал в её работе. Теперь, когда отношения с окружающим миром налаживались, нужна была программа, которая вызовет всеобщее одобрение. Политическая конъюнктура и мечты советских врачей на время совпали. СССР щедро пожертвовал ВОЗ миллионы доз вакцины от оспы, а ВОЗ призвала мировые правительства прививать этим препаратом своё население.
О черной оспе

Натуральная оспа – опасное инфекционное заболевание. Черной оспу называют из-за характерных язв на теле, покрытых некротическими корочками черного цвета. Заболевание вызывается вирусами Variola major (80% летальных исходов) и Variola minor (менее опасный вирус). Эти возбудители чрезвычайно устойчивы и способны сохранять жизнеспособность даже при температуре – 20 °C на протяжении десятков лет. Погибает вирус при температуре выше 100 °C. Для предотвращения этой болезни делают прививки.
Болезнь передается через слизистые оболочки при кашле, чихании, непосредственном контакте с зараженным и даже при разговоре. Частицы инфицированного аэрозоля слизистых выделений распространяются потоками воздуха на значительные расстояния и способны инфицировать не только людей, находящихся с больным в одном помещении. Попадание вируса в организм непривитого человека в 93-95% случаев приводит к заболеванию.
Симптомы черной оспы появляются на 4-5 сутки после инфицирования и имеют такие проявления:
- Сыпь. Может появляться на любом участке кожи. Быстро трансформируется в оспенные везикулы – многокамерные пузырьки, которые через неделю начинают гноиться, затем вскрываться, образовывая по краям некротические корочки. Больной испытывает нестерпимый зуд.
- Температура тела повышается, общее состояние ухудшается. Происходит интоксикация внутренних органов, лимфа и кровь разносит патогены в легкие, почки, печень, селезенку.
- Большинство больных испытывают инфекционно-токсический шок из-за невозможности нормального функционирования большинства органов.
У выживших больных на 20-30 день заболевания состояние постепенно нормализуется, а на месте оспин остаются шрамы. Излечившиеся люди приобретают иммунитет, который сохраняется до конца жизни.
Оспа: история смертоносного вируса
Вирус оспы появился на земле десятки тысяч лет назад. Благодаря ясности и отчетливости симптомов сохранились достоверные исторические свидетельства о разрушительных последствиях этой смертельной болезни. На мумиях Древнего Египта, захороненных более трех с половиной тысяч лет назад, были обнаружены характерные для оспы пустулы. В IV в. зарегистрированы данные о смертоносной эпидемии черной оспы в Китае, а в середине VI в. заболевание поразило население Кореи.

Лицо больного оспой (японский манускрипт, 1720)
В 737 г. от оспы умерло более 30% населения Японии, при этом смертность в густонаселенных районах доходила до 70%. В 430 г. до н.э. эпидемия оспы прокатилась по Афинам, убив четверть афинской армии и значительную часть населения города. В 569–570 гг. войско эфиопов, осаждавших Мекку, было поражено этой болезнью, о чем свидетельствует упоминание в Коране.
В средневековье крестоносцы, возвращавшиеся из стран Среднего Востока, принесли оспу в Европу. В VI в. оспа уже хозяйничала в Византии, будучи завезенной из Африки. История засвидетельствовала появление оспы в Сирии, Палестине и Персии в VII в., в Сицилии, Италии, Испании и Франции — в VIII. В 1577 и 1586 гг. страшные эпидемии терзали Францию — умирали почти все пораженные оспой. Из Европы в Новый Свет оспа попала вместе с Колумбом. В ближайшие десятилетия после прибытия испанских конкистадоров в Центральной Америке от оспы умерло более 90% коренного населения из-за отсутствия иммунитета.
Зачем сохранять вирус оспы?
Несмотря на успешность кампании по искоренению оспы, вирус не исчез совсем. Считается, что в настоящее время запасы вируса натуральной оспы существует в мире только в двух патентованных лабораториях с высоким уровнем защиты. Исследователи оспы все еще могут изучать имеющиеся образцы в Новосибирском ГНЦ ВБ «Вектор» (Россия) и в CDC Джорджии (штат Атланта, США). Однако нельзя с уверенностью сказать, что вирусы оспы не находятся в руках других организаций.
В июле 2014 г. шесть пробирок с вирусом были обнаружены в забытой картонной коробке на складе в кампусе Института здравоохранения в Мэрилэнде, расположенном неподалеку от Вашингтона. Компетентные органы не исключают, что этот случай не единичен, и не смолкают споры о том, стоит ли уничтожить последние имеющиеся запасы оспы.
Тем временем ученые продолжают изучать вирусы для предотвращения вероятной биологической войны. Сегодня полностью расшифрован геном вируса оспы и разработаны технологии, позволяющие его синтезировать, но остается еще много невыясненных вопросов.
Особый интерес представляет изучение механизмов, помогающих оспе бороться с нашей иммунной системой. К примеру, обнаружено, что белки оспы способны блокировать сигнал, передающийся от одной клетки иммунной системы к другой, давая вирусу время на проведение атаки. Решение новых загадок, связанных с оспой, может способствовать появлению более эффективных вакцин и лекарств против других опасных болезней.
Татьяна Кривомаз, канд. биол. наук
“Фармацевт Практик” #4′ 2017
Поділіться цим з друзями!
Эфиопия — последняя страна, победившая оспу
Освободившиеся в Азии джипы и людей бросили на последний бастион оспы — в Эфиопию. Там врачи не вели липовой статистики, потому что здравоохранения не существовало вообще. Мусульманская часть страны оказалась более просвещённой и лояльной к вакцинации — там быстро ликвидировали разрозненные очаги болезни. Хуже обстояло дело в православных областях, где духовенство занималось вариоляцией, видело в ней источник дохода, а потому противилось ликвидации оспы. Двух вакцинаторов из местных даже убили при исполнении служебных обязанностей. Но когда император Хайле Селассие был свергнут, а затем задушен подушкой, новое правительство нуждалось в международном признании и стало помогать ВОЗ. Не могло оно только закрыть границу с Сомали. В пустыне Огаден сомалийские партизаны захватили бразильского специалиста по оспе и выпустили его только после личного вмешательства генсека ООН. Следы оспы вели в Сомали. Несмотря на войну, которую это квазигосударство повело с Эфиопией, сотрудники Глобальной программы вычислили среди кочевников всех заболевших. Их повезли в больницу города Марка. По пути встретился приветливый парень по имени Али Маяу Маллин, который не только знал дорогу, но даже сел в джип и показывал, как проехать, потому что работал поваром в той самой больнице. За несколько минут в машине Али подцепил оспу и вошёл в историю, потому что он-то и оказался самым последним заразившимся на Земле. Когда он выздоровел, ВОЗ выждала некоторое время и объявила премию в тысячу долларов тому, кто найдёт больного оспой. Эти деньги так никому и не достались.
Михаил Шифрин
Оппозиция принуждению
Мятеж в Лейстере
После принятия нового закона появилась и активная оппозиция. В Лондоне была создана Лига против
обязательной вакцинации, и вскоре ее филиалы появились в ряде провинциальных городов. Стимулом к
развитию этого движения послужили многочисленные преследования за неисполнение закона об
обязательных прививках. Налагались штрафы, а так как многие отказывались платить, их имущество
арестовывалось, после чего некоторых лишали свободы. Первым попавшим в тюрьму родителем был Уильям
Джонсон из Лейстера. На митинге после его освобождения сторонники Джонсона преподнесли ему
серебряные часы. Эта встреча может рассматриваться как начало движения против вакцинации в
Лейстере, которое набрало такую силу, что противники прививок со всей страны смотрели на этот город
как на Мекку. После серьезной эпидемии натуральной оспы в 1870—71 годах, которая была частью пандемии, прокатившейся по
Европе, назначение прививочных чиновников стало обязательным, и власти в Лейстере, как и всюду,
пытались обеспечить более строгое исполнение прививочного закона. Число преследуемых увеличилось в
этом городе с 2 в 1869 году до более 1100 в 1881 году, а всего за двенадцать лет преследованию
подверглось более 6000 человек. Из них 64 наказанных были лишены свободы и у 193 арестовали
имущество, причем эта мера зачастую осуществлялось с большим трудом из-за симпатии населения к
преследуемым. Среди тех, кто бросил вызов установленному закону, оказались представители всех
классов общества, и их считали мучениками. В конечном счете в 1886 году попечители подавляющим
большинством голосов решили прекратить преследование за уклонение от прививок, и после этого закон
о прививках в Лейстере потерял силу. В результате количество привитых быстро снизилось, и в
последние 40 лет в среднем прививалось около 5% младенцев.
Почему возражали после прививок?
Было бы ошибкой рассматривать широко распространенную враждебность к прививкам просто как
результат организованной агитации
В первую очередь противостояние возникло из-за серьезных
последствий и причиненного прививками вреда здоровью, которые многие люди испытали или полагали,
что испытали, в своих семьях, и понятно, что это было, несомненно, гораздо более распространено в
те дни прививок «от руки к руке», когда важность асептики была неизвестна или непонятна.
Даже после того как глицеринизированная лимфа теленка заменила лимфу, полученную непосредственно с
руки другого ребенка, общественные вакцинаторы должны были выполнять эту операцию гораздо более
«тщательно» (четыре «хороших» рубца) по сравнению с нынешней ситуацией, и
нередко встречались «плохие руки» (на которых место прививки инфицировалось, и
развивалось воспаление. — Прим
перев.). Принуждение сделать прививку здоровому
любимому ребенку, в то время как родители искренне верили в то, что после прививки может пострадать
его здоровье, многими рассматривалось как нестерпимое нарушение свободы личности.
Статья «по соображениям совести»
В 1897 году в результате постоянных растущих волнений и после настоятельной рекомендации
Королевской комиссии было принято новое законодательство, которое содержало статью «по
соображениям совести». Она позволяла родителям, которые могли убедить двух судей в суде, что
они «добросовестно считают, что прививки могут принести ущерб здоровью их ребенка»,
получить освобождение от прививок. Спустя девять лет получить освобождение от прививки стало
гораздо легче, так как вместо похода в суд достаточно было сделать под присягой официальное
заявление перед членом городского магистрата или уполномоченного для этой цели солиситора. Эффект
этой лазейки, которой пользовались очень активно, вместе с тем фактом, что к тому времени
заболеваемость натуральной оспой значительно снизилась, привели к устойчивому и продолжающемуся и
сегодня снижению доли привитых детей.
Эффективность прививки
Прививки от ветряной оспы, полученные с использованием штамма Ока вируса VZV, имеются на рынке с 1974 года. Положительные результаты относительно безопасности, эффективности и анализа эффективности затрат подтвердили обоснованность их внедрения в программы детской иммунизации ряда индустриально развитых стран. После наблюдения за исследуемыми группами населения в течение 20 лет в Японии и 10 лет в США более 90% иммунокомпетентных взрослых, вакцинированных в детстве, все еще имели защиту от ветряной оспы. В Японии и нескольких других странах одна доза вакцины считается достаточной вне зависимости от возраста. В США 2 дозы вакцины, вводимые с 4-8 недельным интервалом, рекомендованы для детей и взрослых, среди которых у 78% сероконверсия наблюдалась после первой дозы и у 99% – после второй дозы вакцины. Согласно современному календарю прививок США дети получают 2 дозы вакцины (1-ю дозу – в 12 месяцев, 2-ю — в 6 лет).
В ответ на вакцинацию от ветрянки около 95% детей вырабатывают антитела и 70-90% будут защищены от инфекции, по меньшей мере, на 7-10 лет после вакцинации. Согласно данным японских исследователей (Япония – первая страна, в которой была зарегистрирована вакцина), иммунитет длится 10-20 лет. После исследования вспышки ветрянки в одном из дневных стационаров, результаты показали – эффективность прививок составила 100% в отношении профилактики тяжелых случаев и 86% относительно профилактики заболевания как такового. Уровень пораженности среди невакцинированных восприимчивых детей составил 88%.
Можно с уверенностью говорить о том, что циркулирующий вирус ветреной оспы способствует «ревакцинации» привитых, увеличивая длительность иммунитета. После введения одной дозы вакцин сероконверсия наблюдается приблизительно у 95% здоровых детей.
Исследования показывают, что может быть эффективна и экстренная вакцинация – когда вакцина вводится в течение 72-96 часов с момента контакта с VZV – можно ожидать, по крайней мере, 90%-ную защитную эффективность. Ветряная оспа у лиц, получивших прививку, протекает значительно слабее, чем у лиц, не привитых.
ДОКАЗАТЕЛЬСТВА ИЗ ИТАЛИИ
Д-р Карло Руата, преподаватель Материи медики из Университета Перуджи, Италия, представил
интересные данные по сравнению смертности от оспы среди привитых военнослужащих со смертностью
среди женщин и молодых людей, не состоящих на военной службе. В Италии вакцинация также является
обязательной (что объясняет высокую заболеваемость оспой среди населения всех возрастов), но в
вооруженных силах она внедряется с наибольшей тщательностью. Юноши призываются в армию в возрасте
20 лет. Цифры показывают, что смертность от оспы среди мужчин старше 20 лет (военнослужащих)
примерно в два раза выше, чем смертность среди женщин того же возраста.
ДЕТЕЙ
| Количество смертей | 1887 | 1888 | 1889 | Итого | ||||
| — | Мужчины | Женщины | Мужчины | Женщины | Мужчины | Женщины | Мужчины | Женщины |
| Все население младше 20 лет | 5997 | 5983 | 7439 | 7353 | 5626 | 5631 | 18 972 | 18 908 |
| 20-30 лет (призывной возраст) | 2459 | 1810 | 1990 | 1418 | 1296 | 863 | 5745 | 4091 |
Д-р Руата в течение многих лет после публикации этого отчета продолжал изучать соответствующую
статистику. Результат оказался тем же: смертность среди привитых солдат выше, чем в других
категорий населения.
Хотя Англия и была первой страной, в которой были приняты законы об обязательной вакцинации, ее
граждане первыми же осознали губительный характер такой практики и начали бороться за их отмену. К
началу Первой мировой войны англичане так преуспели в сопротивлении, что снижение заболеваемости
стало очевидным. Разумеется, это снижение было бы невозможно без проведения санитарных реформ. В то
же время Германия и Италия продолжали пытаться навязать принудительную вакцинацию всему населению.
В таблице ниже приведены сведения о смертности от оспы по трем странам.
| Англия и Уэльс | Германия | Италия | ||||
| Год | Количество смертей | Доля на 1 млн | Количество смертей | Доля на 1 млн | Количество смертей |
Доля на 1 млн |
| 1918 | 2 | 0,0 | 60 | 1,0 | 926 | 25,0 |
| 1919 | 28 | 0,76 | 704 | 110 | 16 580 | 454,0 |
| 1920 | 30 | 0,80 | 332 | 5,0 | 11037 | 303,0 |
Причины и симптомы
Причиной ветряной оспы является вирус герпеса 3-го типа, и, что особенно неприятно, крайне заразна. Возбудитель кори относится к семейству парамиксовирусов. Инкубационный период кори – 7-14 дней (от контакта с зараженным до первых признаков симптомов). В этот период человек заразен для окружающих, признаки кори — высыпания на коже или слизистых — появляются позже.
От ветрянки новорожденные (до 3 месяцев) защищены материнскими антителами, но позже непривитые дети становятся уязвимыми, так как инфекция до года протекает крайне тяжело и даже есть риск смертельного исхода
Обратите внимание на важность коллективного иммунитета: вакцинацию от кори начинают с 12 месяцев, и грудничков заражают окружающие больные
Что касается детей дошкольного возраста, то при отсутствии других серьезных патологий они переносят ветрянку без особых осложнений. Из-за этого некоторые родители не делают прививку, считая, что болезнь в раннем возрасте пройдет легко и у ребенка появится надежный иммунитет. Доходит до того, что иногда даже специально с зараженными. Но при этом забывают, что при недостаточном уровне иммунного статуса возникает риск серьезных осложнений: пневмонии, отитов, кератиты (поражения глазной роговицы), лимфадениты, гнойных поражений слизистой и кожи, и даже энцефалита. А дети с иммунодефицитом при тяжелых осложнениях могут даже умереть.
У подростков болезнь протекает тяжелее, чем у малышей, и совсем плохо приходится взрослым: высокая температура, обильная сыпь по всему телу, включая половые органы, лихорадка – типичные симптомы.
Успехи Ирака
Первой страной, где оспу ликвидировали таким образом, стал Ирак. Тамошний премьер-министр Абдель-Керим Касем искал дружбы Хрущёва. В августе 1959 года в Багдад прилетел отряд советских медиков. За два месяца они исколесили на санитарных буханках УАЗ все районы Ирака, раздавая вакцину и обучая местных врачей, как её применять. В отряде было много женщин, потому что в мусульманской стране к вакцинации женщин и девочек врачей-мужчин не допускали. То и дело приходилось надевать хиджабы, но в целом отношение было благожелательное. До 7 октября 1959 года, когда молодой Саддам Хусейн стрелял в машину премьера и ранил его. В тот раз Касем остался жив, однако начались волнения, эпидемиологов отозвали домой. Иракские медики самостоятельно довели дело до полной победы — позднее там была только одна вспышка болезни, и то завозная.
Такой успех программа имела там, где существовала собственная интеллигенция
Врачи с энтузиазмом принимали помощь, разъясняли населению важность вакцинации и следили, чтобы не оставалось очагов инфекции. Это вышло в Ираке и Колумбии, но подобных государств набралось всего два десятка
Через 10 лет ВОЗ признала, что в 43 странах никакого прогресса нет: там оставалось больных официально 200 тысяч, а на деле, наверное, в 10 раз больше. Приняли новую, интенсивную программу — специалисты ВОЗ выехали в развивающиеся страны, чтобы там на месте организовать то, на что не способны местные власти. И начались события в духе романов Стругацких.
Директором программы стал американский эпидемиолог Дэниэл Хендерсон, который успешно боролся с оспой, завезённой в США. В свои 38 лет он умел за пять минут разговора постичь незнакомого человека и безошибочно определить, стоит ли принимать его в команду, и на какое место. Хендерсон из Женевы дирижировал работой по всему миру. Он обратился к новым технологиям, без которых массовая вакцинация проходила слишком медленно.
Классическая техника прививки от оспы и течение вакцинационного процесса

Прививание от оспы производится обученным персоналом — врачом, фельдшером или сестрой — с обязательной регистрацией и учетом положительных и отрицательных результатов прививок.
После предварительного обтирания эфиром наружной поверхности кожи верхней трети плеча или бедра специальным предварительно прокипяченным ланцетом наносили 3—4 поверхностных надреза (глубоких надрезов надо избегать; допустимо, чтобы кровь показалась спустя некоторое время в виде мельчайших точек) с предварительным нанесением на кожу оспенного детрита. Разрезы должны быть длиной около 1 см и отстоять один от другого не менее чем на 3 см. Непосредственно вслед за прививкой от оспы на месте надрезов появляется легкое покраснение — травматическая реакция. Она исчезает обычно на 2-й день, и в течение 2 дней на месте прививок не замечается никаких изменений; инкубационный период равен 3 дням. К концу 3-го и в начале 4-го дня место прививки краснеет, и начинается развитие мелких узелков, которые па следующий день увеличиваются и утолщаются. На 5-й день вокруг появляется узкий венчик красноты, или аула (aula). Узелок превращается в пузырек, который увеличивается до 7-го дня. Развитая оспина имеет в поперечнике около 1 см, она жемчужно-розового цвета, имеет ровные края и вдавление в центре. Строение ее многокамерное, и при проколе из нее выступает только часть содержимого. Вокруг оспины появляется второй ободок красноты, более светлый — ареола (areola); поперечник ареолы колеблется от 5 до 8 см. Иногда ареолы сливаются. Может наблюдаться повышение температуры с 5-го дня и припухание подкрыльцовых желез. На 8-й день содержимое оспины мутнеет и постепенно становится гнойным, вдавление исчезает. С 9-10-го дня начинается обратное развитие: ареола бледнеет, оспина покрывается корочкой, которая отпадает самопроизвольно на 4-й неделе, оставляя после себя характерный рубец. От описанного типа возможны отклонении в смысле ослабления или усиления реакции. Интенсивность получаемой реакции зависит, от техники прививки от оспы, от вирулентности лимфы и от состояния организма прививаемого субъекта.
Какие риски связаны с вакциной против ветряной оспы?
Вакцина, как и любой лекарственный препарат, может вызывать серьезные нарушения, например, тяжелые аллергические реакции. Однако риск того, что вакцинация причинит серьезный вред здоровью или станет причиной смерти, ничтожен.
Прививка против ветряной оспы намного безопаснее, чем заболевание ветряной оспой. У большинства людей вакцина против ветряной оспы не вызывает никаких осложнений. Как правило, реакции с большей вероятностью могут возникнуть после первой дозы, чем после второй.
Незначительные осложнения
- Болезненность или отечность в месте укола (примерно у 1 ребенка из 5 и у 1 из 3 подростков и взрослых).
- Повышенная температура (у 1 человека из 10 или реже).
- Незначительная сыпь в течение 1 месяца после вакцинации (у 1 человека из 25). Существует вероятность того, что вакцинированные люди могут инфицировать других членов семьи, но это бывает крайне редко.
Тяжелые нарушения
Пневмония (крайне редко)
После вакцинации против ветряной оспой были отмечены другие серьезные нарушения, в том числе тяжелые реакции со стороны головного мозга и низкий уровень элементов крови. Они встречаются так редко, что специалисты затрудняются сказать, были ли они вызваны именно вакциной. Если да, то это бывает крайне редко.
Примечание. Первая доза вакцины MMRV вызывает сыпь и более высокую температуру по сравнению с КПК и вакциной против ветрянки, когда они вводятся по отдельности. Сыпь
наблюдалась примерно у 1 человека из 20, а температура – примерно у 1 человека из 5. Судороги, вызванные высокой температурой, также отмечаются более часто после введения MMRV. Они обычно возникают через 5–12 дней после введения первой дозы.
Постулаты Коха и туберкулез
Оспа была крайне удобным заболеванием с точки зрения вакцинации. Больной как бы покрывался естественными резервуарами с возбудителем — бери и вакцинируй. Но что делать с другими заболеваниями: холерой, чумой, полиомиелитом? Об истинных причинах болезней еще никто не знал. О существовании микроорганизмов мир узнал еще в 1676 году из работ изобретателя самых совершенных оптических микроскопов, голландского лавочника и члена Королевского общества Великобритании Энтони ван Левенгука (о нем и о его открытиях мы уже рассказывали в статье «12 методов в картинках: микроскопия» ). Он же высказал смелую гипотезу, что открытая им жизнь может вызывать заболевания, однако ее не услышали .
Современник Пастера Роберт Кох совершил настоящую революцию в микробиологии, причем даже не одну. К примеру, он придумал способ культивирования на твердых средах. До него бактерий выращивали в растворах, а это было неудобно и часто не давало нужных результатов. Кох предложил использовать в качестве подложки желе из агара или желатина. Метод прижился и используется в микробиологии до сих пор. Одним из важнейших его преимуществ является возможность получения так называемых чистых культур () — сообществ микроорганизмов, состоящих из потомков одной клетки.
Новая методология позволила Коху уточнить микробиологическую теорию инфекций. Он сумел вырастить чистые культуры холерного вибриона, сибиреязвенной бациллы и многих других организмов. В 1905 году его заслуги отметили незадолго до этого учрежденной Нобелевской премией по физиологии и медицине — «за открытие возбудителя туберкулеза» .
Свое понимание природы инфекций Кох выразил в четырех постулатах, которые до сих пор используют врачи (рис. 9). По Коху, микроорганизм является причиной заболевания, если выполняется следующая последовательность действий и условий:
- микроорганизм постоянно встречается у больных и отсутствует у здоровых;
- микроорганизм выделяют и получают чистую культуру;
- при введении чистой культуры здоровому он заболевает;
- у больного, полученного после третьего шага, выделяется тот же микроорганизм.
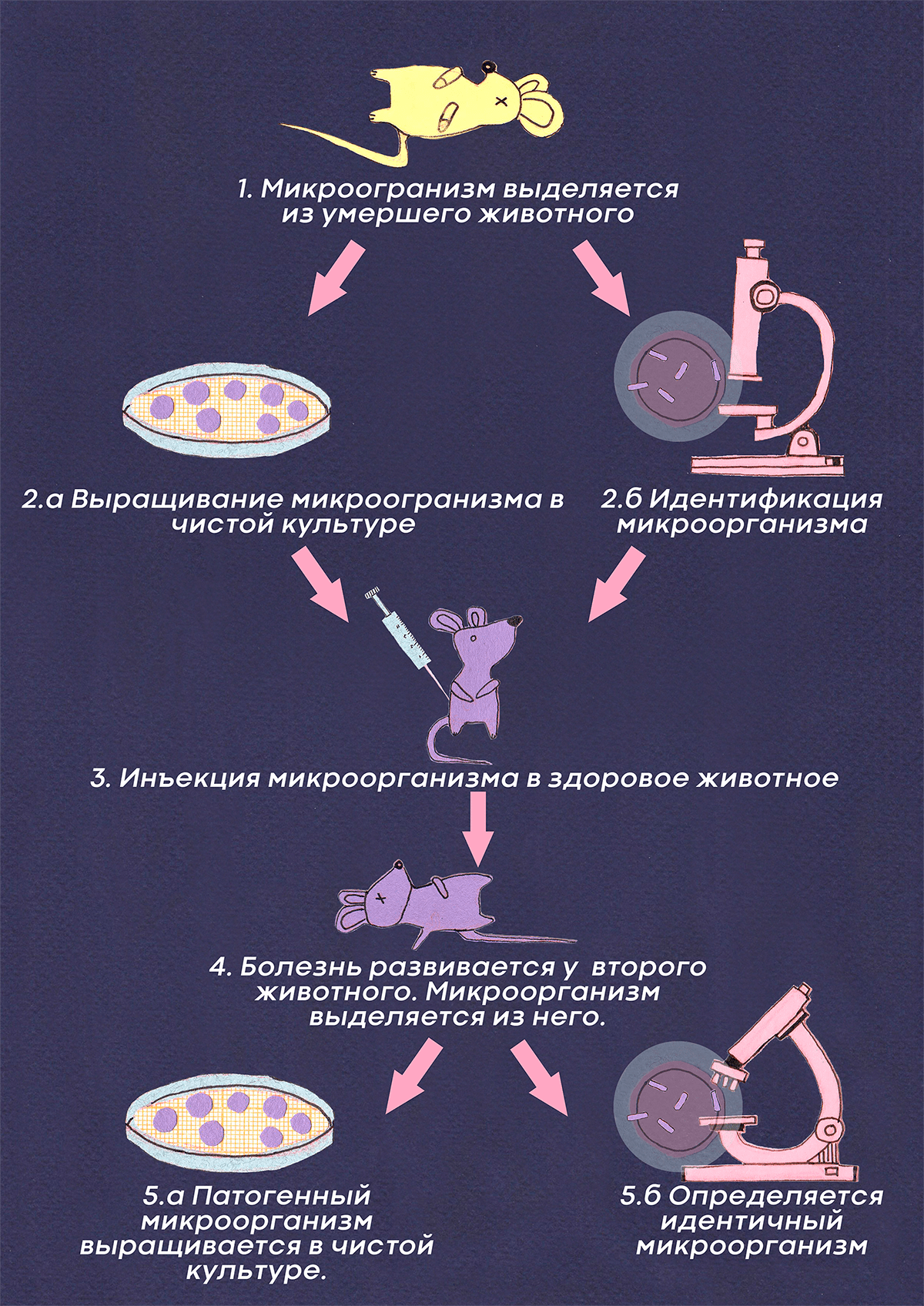
Рисунок 9. Постулаты Коха. Схематическое изображение последовательности действий, позволяющих ученым определить, какой микроорганизм вызывает заболевание.
Для разработки вакцины против туберкулеза использовали возбудителя бычьего туберкулеза — Mycobacterium bovis. Еще сам Роберт Кох отделил его от возбудителя человеческого туберкулеза — Mycobacterium tuberculosis. В отличие от коровьей оспы, вызывавшей лишь легкое недомогание, бычий туберкулез опасен для людей, и применение бактерии для вакцинации было бы неоправданным риском. Двое сотрудников института Пастера в Лилле придумали остроумное решение. Они высеяли возбудителя бычьего туберкулеза на среду, состоящую из смеси глицерина и картофельного крахмала. Для бактерии это было райским курортом. Только, в отличие от современных офисных сотрудников, бактерии провели в таких условиях не две недели, а 13 лет. 239 раз врач Кальметт и ветеринар Герен пересеивали бактерию на новую среду и продолжали культивирование. После такого долгого периода спокойной жизни бактерия в ходе вполне естественных эволюционных процессов потеряла свою вирулентность (способность вызывать заболеввание) почти полностью и перестала быть опасной для людей. Так люди поставили себе на службу эволюцию, а врачи получили сильнейшее оружие — вакцину против туберкулеза. Сегодня эта бактерия известна нам как BCG (bacillus Calmette—Guirine) — (в русскоязычной литературе из-за лингвистического казуса она стала называться БЦЖ, а господина Герена переводчики переименовали в Жюрена), которой мы посвяттим отдельную статью нашего спецпроекта.